花粉症とは?
花粉が目や鼻の粘膜から体内に侵入すると、体内では「IgE抗体」が作られます。
IgE抗体は目や鼻の粘膜にあるマスト細胞(化学物質を豊富に含む細胞)と結合します。
花粉が侵入するたびにこれが繰り返され、IgE抗体と結合した状態のマスト細胞が増加し、ある一定量(個人差があります)を超えた段階でさらに花粉が侵入するとマスト細胞と結合したIgE抗体が反応を開始します。
この反応によりマスト細胞は活性化され、化学伝達物質(ヒスタミン・ロイコトリエン)を放出。
放出された科学伝達物質は目や鼻の知覚神経や血管を刺激し、その結果目鼻のかゆみ・くしゃみ・鼻づまりなどの症状が起きます。
増える花粉症
厚生労働省の調査によって、日本人の約3人に1人は何らかのアレルギー症状があることが分かりました。
なかでも花粉症の患者数は1500万人以上ともいわれ、その予備軍は患者数とほぼ同数に上ります。
花粉症には遺伝子や環境問題、食品・食品添加物の問題など、セルフケアを超えた要因が大きく影響します。
花粉の飛散量が地球温暖化の影響で増加することも予測され、それにともなって花粉症患者の低年齢化と高年齢化が同時に進む恐れがあり、花粉症患者の増加はこれからも続くとみられています。
アレルギー体質の方は要注意!
花粉症は人が免疫機能を働かせるためにもっている「IgE抗体」の増加から始まります。
そしてこのIgE抗体が作られやすい体質がアレルギー体質です。
IgE抗体はアトピー性皮膚炎・アレルギー性鼻炎・気管支喘息などとも関わりがあり、こうしたアレルギー疾患のある方はすでにIgE抗体が体内に多く存在している可能性があります。
現在、複数のアレルゲン(アレルギーの原因物質)にアレルギー反応を示す方が増えています。
アレルギー体質、あるいは花粉に対する抗体が陽性だと必ず花粉症になるということはありませんが、花粉症のメカニズムから考えてもアレルギー体質の方はやはり注意が必要です。
なぜ花粉症は「突然」なのでしょう?
「突然、花粉症になってしまって…」花粉症の方から、そんな話を聞いたことありませんか?
急に花粉症になると感じるのは、IgE抗体とマスト細胞が結合して身体がアレルゲンに対して反応しやすくなっている状態が花粉症発症寸前のレベルに高まっているときに、新たな花粉症シーズンを迎えたということが考えられます。
シーズン前に花粉症対策
その年の気温にも左右されますが、一般にスギ花粉が飛散し始めるのは2月です。
花粉症の治療は花粉症シーズンに症状が重篤化しないように、症状がでる前(花粉の飛散し始める約2週間前)から行なう「初期治療」が効果的で、花粉症患者の7割がその治療効果を認めています。
花粉症が心配な方や何らかのアレルゲンによるアレルギー症状がある方は、初期治療が始まるまでに花粉症を含めたアレルギー検査を受けておくと安心です。
アレルギー検査
医療機関では、アレルギー症状と症状のあった時期について調べる問診と血液中のIgE抗体を調べる血液検査によって、検査のときに想定したアレルゲンによる抗体の陽性・陰性、アレルギー発症の可能性・治療の必要性を診断します。
注)アレルギー検査は一般的に、症状があって検査を受ける場合は決められた範囲内で健康保険が適用されます。症状がなく検査のみを受ける場合は実費になります。
医師とご相談してください。
治療方法
抗アレルギー薬を中心とした内服療法と局所ステロイド薬による鼻内噴霧療法・点眼療法があります。
今年初めて発症したり、医療機関にかかり忘れて症状が出現してから治療を開始する場合も抗アレルギー薬が中心です。
この場合は抗ヒスタミン作用が比較的強い抗アレルギー薬を選択したり、抗アレルギー薬が力を発揮するまで対症薬(抗ヒスタミン薬等)を併用することになります。
局所ステロイドの吸入も短期間に効果が出現しやすいので有効です。
鼻づまりがひどければ血管収縮薬の点鼻も併用することができます。
症状に合わせて処方いたしますので、診察時医師にご相談ください。




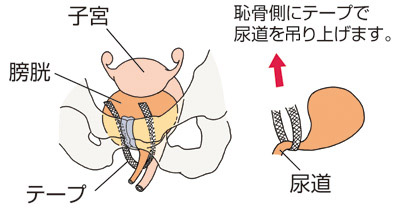
 尿もれで多くの女性が悩んでいます
尿もれで多くの女性が悩んでいます 切迫性尿失禁とは自分の意思に反して勝手に膀胱が収縮してしまい、尿意が突然現れるため急いでトイレにいかなくてはならなくなるものです。
切迫性尿失禁とは自分の意思に反して勝手に膀胱が収縮してしまい、尿意が突然現れるため急いでトイレにいかなくてはならなくなるものです。 ひどい方はそのトイレに行く途中にこらえきれずに出てしまいます。
ひどい方はそのトイレに行く途中にこらえきれずに出てしまいます。